缪亦锋医生的科普号
- 精选 多基因分析在胶质瘤中的应用意义
胶质瘤是颅内常见恶性肿瘤,由于肿瘤呈浸润性生长,传统治疗方法包括手术切除、放疗和化疗,其效果极为有限.随着肿瘤分子生物学、分子遗传学的研究进展,对胶质瘤发病机制认识的深入,以及DNA重组和基因转染技术的发展,使胶质瘤基因治疗成为可能。同时,基于胶质瘤基础研究的不断进展,2016年WHO中枢神经系统肿瘤分类指南首次推出了整合了组织学表型和基因表型的中枢神经系统肿瘤分类,将分子分型推上了临床诊疗的舞台,为胶质瘤的精准诊断提供了帮助。基因检测指导下的脑胶质瘤个体化治疗研究,选择目前国内外公认的胶质瘤化疗敏感性指标IDH1/2、MGMT、1p/19q,以及ABCB1、ERCC1、ERCC2、TOPO、TUBB3、STMN1、EGFR、MTOR、VEGFR等基因(这些基因或多或少都与脑胶质瘤化疗药物敏感性及对药物毒副反应的耐受性有关)。尤其是IDH1/2、MGMT、1p/19q为重点检测指标。运用新型分子分析方法,通过临床肿瘤基因组学的研究,筛选并发现不同患者对不种药物治疗存在个体差异的遗传指标,并通过检测这些指标向临床医师提供实验数据,对肿瘤化学治疗的敏感性、抗药性进行检测和研究,根据药物敏感性指标为患者制定个体化的治疗方案,从而在化疗药物的选择上更精确,以提高抗胶质瘤药物治疗的安全性和有效性,从而实现真正意义上的肿瘤个体化治疗。
缪亦锋 副主任医师 上海交通大学医学院附属仁济医院(东院) 神经外科2648人已读 - 精选 脑肿瘤术后注意事项
脑瘤手术是一个目前人类手术当中最大的手术之一!手术的成功与否,固然与手术者精心操作相关,但术后的照理也非常重要! 术后一定要做好脑瘤的预防保健工作,尽量减少脑瘤术后的并发症和后遗症,进一步巩固手术效果,使患者更快、更好的康复。当然,脑瘤患者的康复也离不开精心的护理,饮食、生活方面都需注意。 首先,定期复查脑部核磁共振,看看有没有出血、水肿或者脑梗塞,了解一下患者的损伤部位和范围。也可以查一下脑电图,明确脑干诱发电位以及体感诱发电位,对患者的脑功能损害程度进行评估。如果患者是良性脑瘤,一般术后主要是康复,必要时可以做一下伽玛刀,但对于恶性脑瘤,做完手术后必须在专业的神经肿瘤医生的指导下进行化疗或放疗或者联合综合治疗,防止肿瘤复发。 其次,睡眠充足。要保证8小时以上的睡眠。适度运动。最简便易行的是散步,一般每次15分种左右,每日2~3次即可。速度应缓慢,以微微出汗,心率每分钟110次~120次为宜。再次,膳食要均衡一些,多吃清淡易消化的食物,多喝水,以利大便通畅,且避免引起因便秘导致颅压升高。最后,还要注意天气变化,预防感冒。不同的脑瘤康复方法也是大不相同的。如垂体瘤切除后,就应避免用力打喷嚏、擤鼻等等。 然后做好基础护理。不能进食者或昏迷患者要加强口腔护理,预防口腔感染,可用0.05%洗必泰或生理盐水给予口腔护理;术后注意翻身、扣背,按摩受压部位皮肤,防止褥疮和肺炎的发生;术后老年人注意活动下肢,每日给予温水擦浴和按摩四肢肌肉,防止下肢静脉血栓形成或静脉炎发生;并要防止便秘,不要用力排便及咳嗽。 术后定期做些复查,保持愉悦身心,适当锻炼身体,服用一些调理性或是增强免疫力中药。
缪亦锋 副主任医师 上海交通大学医学院附属仁济医院(东院) 神经外科3500人已读 - 精选 囊性听神经鞘瘤
听神经瘤是Schwann细胞沿前庭神经过度增殖的结果,其生长速率差别很大,肿瘤囊变是影响肿瘤生长的重要因素。目前认为囊性听神经瘤与实性听神经瘤起源不同,发病率很低,实性听神经瘤大多数发生于前庭神经内耳道段,即非神经胶质段;而囊性听神经瘤常发生在桥脑小脑隐窝段,即神经胶质段。临床症状:与实质性听神经瘤相比,囊性听神经瘤体积较大,病程短,始发症状不典型,颅神经常被累及,可不发生内听道扩大,脑积水发生率低。诊断与鉴别诊断:囊性听神经瘤需与其它的CPA 占位,诸如上皮样囊肿、蛛网膜囊肿、寄生虫囊肿、先天性胆脂瘤、囊性脑膜瘤等鉴别。治疗:手术仍是囊性听神经瘤的主要治疗方式,常规乙状窦后入路,一般认为囊性听瘤手术开始容易收尾难,尤其是辨认面神经和保留面神经反而比实质性听瘤难。目前结合内镜,是全切囊性听瘤的一个很好的辅助。
缪亦锋 副主任医师 上海交通大学医学院附属仁济医院(东院) 神经外科1373人已读 - 精选 小儿常见脑肿瘤——髓母细胞瘤的认识及治疗策略
髓母细胞瘤(medulloblastoma)由Bailey与Cushing于1925年首先报道,是好发于儿童的颅内恶性肿瘤,是中枢神经系统恶性程度最高的神经上皮性肿瘤之一。有人认为其发生是由于原始髓样上皮未继续分化的结果。这种起源于胚胎残余细胞的肿瘤可发生在脑组织的任何部位,但绝大多数生长在第四脑室顶之上的小脑蚓部。主要表现为颅内压增高和共济失调等小脑症状,常有复视及多种脑神经障碍,小脑扁桃体疝时常有颈强直、斜颈表现,由于该肿瘤具有生长极为迅速,手术不易彻底切除、并有沿脑脊液产生播散性种植的倾向。髓母细胞瘤的治疗主要是手术切除与术后放射治疗,部分病例可辅以化疗。1、手术切除:手术切除是治疗本病的主要方法,行后正中开颅,应尽可能全切除或近全切除肿瘤,使梗阻的第四脑室恢复通畅。在切除肿瘤时尽可能沿肿瘤表面蛛网膜界面分离肿瘤,操作轻柔。在分离肿瘤下极时往往可发现双侧小脑后下动脉位于肿瘤后外侧。因其常有供应脑干的分支,术中应严格将其保护,避免损伤。在处理肿瘤的供血动脉前应先排除所处理的血管并非小脑后下动脉或小脑上动脉进入脑干的返动脉,以免误伤后引起脑干缺血和功能衰竭。在处理肿瘤上极时,关键要打通中脑导水管出口,但一般此步操作宜放在其他部位肿瘤已切除干净之后进行,以免术野血液逆流堵塞导水管和第三脑室。若肿瘤与脑干粘连严重,应避免勉强分离,以免损伤脑干,造成不良后果。若肿瘤为大部切除,导水管未能打通,应术中留置脑室外引流,待日后做脑室腹腔分流术或术中做分流术,以解除幕上脑积水。有研究报道脑脊液分流术易使髓母细胞瘤患者出现脊髓或全身转移,从而降低生存率,但此尚有争论。2、放射治疗:由于髓母细胞瘤生长迅速,细胞分裂指数较高,并且位置接近脑室和蛛网膜下腔,存在许多有利于放疗的条件,初发的髓母细胞瘤对放疗敏感,但为防止肿瘤的脱落种植转移,通常要做全脑脊髓的放射治疗。放疗剂量根据患者年龄而定,剂量要足,4岁以上全脑放射剂量在35~40Gy,后颅剂量50~55Gy。2~4岁适当减量,2岁以内暂不放疗。放疗一般应于术后4周内进行。有研究提出全脑全脊髓低剂量照射与高剂量照射的生存率无差异,髓母细胞瘤放疗的关键是后颅窝高剂量照射。因此,目前推荐全脑剂量30~35Gy,后颅窝50Gy,脊髓30Gy。放疗时也要注意远期并发症(如儿童因内分泌功能低下所致发育迟滞等)的发生。3、化学治疗:髓母细胞瘤对化疗有效,但疗效不长久,尤其采用单一药物的化疗一般疗效不明显,故目前多采用联合用药。随着分子生物学检测逐渐推广,相信基于基因检测的个体化放疗,能够逐渐成为髓母细胞瘤的另一个主要的治疗方式。
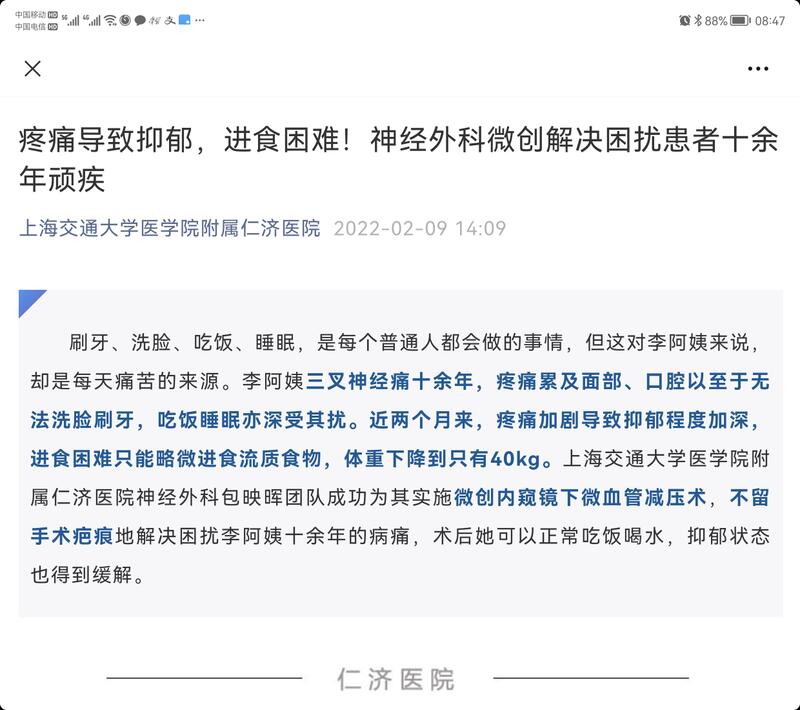
缪亦锋 副主任医师 上海交通大学医学院附属仁济医院(东院) 神经外科1798人已读 - 典型病例 疼痛导致抑郁,进食困难!神经外科微创解决困扰患者十余年顽疾
 缪亦锋 副主任医师 上海交通大学医学院附属仁济医院(东院) 神经外科244人已读
缪亦锋 副主任医师 上海交通大学医学院附属仁济医院(东院) 神经外科244人已读 - 典型病例 神经内镜下锁孔入路经额中回入路脑室内转移瘤切除术缪亦锋 副主任医师 上海交通大学医学院附属仁济医院(东院) 神经外科491人已读
- 典型病例 神经内镜下脑室内胶质瘤切除术缪亦锋 副主任医师 上海交通大学医学院附属仁济医院(东院) 神经外科512人已读
- 典型病例 神经内镜下三脑室底造瘘术缪亦锋 副主任医师 上海交通大学医学院附属仁济医院(东院) 神经外科562人已读
- 典型病例 影像阴性ACTH腺瘤诊疗策略缪亦锋 副主任医师 上海交通大学医学院附属仁济医院(东院) 神经外科暂无购买
- 典型病例 伴有心衰的GH腺瘤内镜治疗及一年随访缪亦锋 副主任医师 上海交通大学医学院附属仁济医院(东院) 神经外科暂无购买





